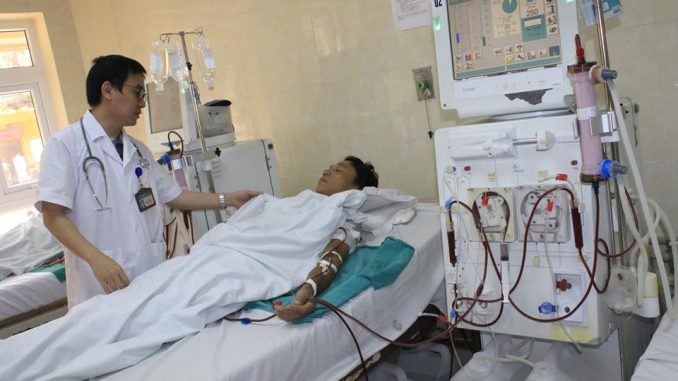
Bluecare xin chia sẻ hướng dẫn làm kế hoạch chăm sóc bệnh nhân suy thận, hy vọng bài viết giúp ích được các bạn trong quá trình chăm sóc bệnh nhân.
Contents 1. Định nghĩa:Suy thận mạn là hậu quả của các bệnh thận mạn tính, gây nên tình trạng suy thận ngày càng nặng không thể hồi phục được. 2. Nguyên nhân:– Do viêm cầu thận mạn: Chiếm 40%. – Viêm thận bể thận mạn: Chiếm 30%. – Các bệnh mạch máu ở thận: + Do xơ mạch máu thận. + Hẹp hoặc tắc mạch thận. – Do hậu quả của các bệnh gây tổn thương thận: + Đái đường. + Cholagen. + Gout. – Bệnh thận bẩm sinh di truyền: + Thận đa nang. + Loạn sản thận. Bluecare – ứng dụng đặt lịch đặt lịch chăm sóc bệnh nhân tại nhà, chăm sóc người cao tuổi tại nhà, chăm sóc bệnh nhân tại bệnh viện tập phục hồi chức năng vật lý trị liệu, châm cứu xoa bóp bấm huyệt , tác động cột sống, thay băng cắt chỉ rửa vết thương, hút đờm dãi, đặt sonde dạ dày, sonde tiểu, tắm gội cho bệnh nhân tại nhà, an toàn, hiệu quả, nhanh chóng, thuận tiện. Link cài đặt ứng dụng: https://bluecare.vn/app 3. Triệu chứng:3.1. Lâm sàng.– Phù nhẹ, kín đáo hoặc không phù. – Đái ít. – Tăng huyết áp: Chiếm 80%. + Đau đầu, mắt nhìn mờ. + Tăng cả huyết áp tối đa và tối thiểu. + Tăng huyết áp lâu ngày dẫn đến suy tim trái. – Thiếu máu: + Hoa mắt chóng mặt. + Khám thấy da xanh, niêm mạc nhợt, móng tay khô, tóc khô, dễ gẫy, rụng nhiều. – Suy tim, nhịp tim nhanh, mạch nhanh. – Hội chứng tăng urê máu: + Huyết áp tăng (do tế bào cận cầu thận tiết ra Renin gây co mạch tăng huyết áp) + Nhịp tim nhanh, tim có tiếng ngựa phi, rối loạn dẫn truyền nặng (viêm cơ tim do nhiễm độc), có tiếng cọ màng ngoài tim (do viêm màng ngoài tim). + Hô hấp: Khó thở, thở nhanh sâu, rối loạn nhịp thở Cheyne Stokes, hơi thở có mùi Amoniac (do nhiễm toan). + Tiêu hoá: Bụng chướng, đau bụng, buồn nôn hoặc nôn, ỉa lỏng. Có thể xuất huyết dạ dầy ruột. + Thần kinh: Bệnh nhân kích thích vật vã, nổi loạn tâm thần, co giật hoặc đi vào hôn mê. 3.2. Cận lâm sàng:– Xét nghiệm máu: + Số lượng hồng cầu giảm. + Urê máu tăng, Creatinin máu tăng cao. + RL toan kiềm , dự trữ kiềm giảm, PH máu giảm, toan máu. + RL điện giải máu, điện giải đồ: Natri máu giảm, Canxi máu giảm, phospho máu tăng. Kali máu lúc đầu bình thường sau tăng cao giai đoạn suy thận độ 3 – 4. + Axít uric tăng.Ġ – Xét nghiệm nước tiểu: + Urê niệu thấp. + Protein niệu 1-3 g/24h. + Tế bào niệu: Nhiều hồng cầu, trụ hạt. – Mức lọc cầu thận giảm, càng ngày càng giảm (MLCT có thể tính theo công thức sau đây). MLCT = K x L ( Chiều cao cơ thể)/ P ( Creatinin máu) Hệ số K: 66,33. (Bình thường MLCT khoảng 120 ml/phút). – Chụp tim phổi: Thấy hình tim to. – Điện tim: + Dầy thất trái. + Sóng T phát triển cao nhọn, đối xứng ( biểu hiện Kali máu tăng ) 4. Tiến triển, biến chứng:– Tiến triển: Bệnh tiến triển qua 4 giai đoạn suy thận. Mức độ suy thận chủ yếu dựa vào Creatinin máu và mức lọc cầu thận. – Biến chứng: + Ngừng tim do tăng Kali máu. + Suy tim. + Hôn mê do tăng Urê máu và Creatinin máu. 5. Điều trị:5.1. Nguyên tắc điều trị gồm:– Lọc trong thận. – Lọc ngoài thận. – Ghép thận. 5.2. Điều trị cụ thể:5.2.1. Điều trị bảo tồn:– Ăn nhạt khi có phù và tăng huyết áp (Tránh ăn nhạt triền miên để tránh giảm Natri máu). Hạn chế uống nước. – Hạn chế ăn Protit, trung bình 1g/kg/24h (20 g/24 h) – Kiêng ăn chua. – Không ăn những thức ăn có nhiều Kali; không uống những thuốc có Kali. – Hạ huyết áp: Nifedipin, Aldomet. – Cho kháng sinh nếu có nhiễm khuẩn. Chú ý: Tránh dùng những kháng sinh độc cho thận như: Gentanixin, Kananixin… 5.2.2. Lọc ngoài thận gồm:– Thẩm phân màng bụng. – Lọc máu ngoài thận. – Thẩm phân ruột (ít làm). 5.2.3. Ghép thận: Phải có sự phù hợp kháng nguyên tổ chức giữa thận cho và người nhận. 6. Chăm sóc:6.1. Nhận định chăm sóc:– Hỏi chi tiết tính chất phù và số lượng nước tiểu 24 giờ. – Hỏi và quan sát các triệu chứng: + Có hoa mắt chóng mặt không? + Có buồn nôn, nôn không? + Có khó thở? + Quan sát da có xanh, niêm mạc có nhợt không, có xuất huyết không? + Mắt có mờ không ? + Đo huyết áp. + Tinh thần tỉnh hay lơ mơ? – Thực hiện các xét nghiệm: + Urê máu, Creatinin máu. + Điện giải đồ , PH máu. + Protein niệu, tế bào niệu. + Điện tim, siêu âm thận. 6.2. Chẩn đoán chăm sóc:– Rối loạn dịch và điện giải do suy giảm chức năng bài tiết, do giảm lưu lượng nước tiểu. – Rối loạn dinh dưỡng do chán ăn, rối loạn chức năng dạ dày ruột, do chế độ ăn hạn chế. – Bệnh nhân thiếu hụt kiến thức về bệnh và chế độ điều trị . – Những thay đổi trạng thái tâm lý do mắc bệnh nghiêm trọng và cuộc sống phụ thuộc. 6.3. Lập kế hoạch chăm sóc:– Duy trì cân bằng dịch và điện giải. – Duy trì dinh dưỡng thoả đáng cho bệnh nhân. – Tăng thêm sự hiểu biết của bệnh nhân về bệnh và chế độ điều trị. – Cải thiện trạng thái tâm lý cho bệnh nhân. 6.4. Thực hiện chăm sóc:* Duy trì cân bằng điện giải: – Đánh giá tình trạng dịch và điện giải: + Xét nghiệm điện giải trong máu và theo dõi kết quả. + Cân nặng bệnh nhân hàng ngày. + Theo dõi kiểm tra chế độ ăn, và lượng dịch điện giải vào bằng đường ăn uống. + Theo dõi mạch, huyết áp, tần số thở. – Hạn chế tất cả các nguồn cung cấp dịch và điện giải. + Hạn chế các loại thuốc có chất điện giải. + Hạn chế nước uống và thức ăn chứa dịch và điện giải. + Hạn chế dịch truyền, nước uống. – Giảng giải cho bệnh nhân hiểu được việc hạn chế dịch và điện giải bằng cách hạn chế lượng nước uống và lượng nước có trong thức ăn. * Duy trì dinh dưỡng thoả đáng cho bệnh nhân: – Đánh giá tình trạng dinh dưỡng của bệnh nhân bằng: + Cân nặng bệnh nhân hàng ngày. + Định lượng Calo trong bữa ăn hàng ngày của bệnh nhân. + Phát hiện thiếu hụt Protein: Tình trạng da, Protein trong máu. + Phát hiện những dấu hiệu làm nặng thêm tình trạng rối loạn dinh dưỡng: Chán ăn, buồn nôn và nôn. Viêm dạ dày ruột và ỉa chảy. – Giải thích cho bệnh nhân hiểu tại sao phải hạn chế Protein, hạn chế muối, hạn chế uống nước, hạn chế Kali. – Cung cấp cho bệnh nhân danh sách các loại thức ăn được cho phép và các loại thức ăn hạn chế. + Ăn giảm Protit ( Nên chọn những thức ăn Protit có giá trị sinh học cao như: trứng, sữa, thịt nạc, cá…) + Khuyến khích bệnh nhân ăn chế độ nhiều Calo, ít Protit, ít Natri, ít Kali. – Ăn tăng nhiều tinh bột đường, mật mía, các loại khoai. – Ăn hạn chế hoa quả có nhiều Kali: Hồng xiêm, đu đủ, chuối tiêu… – Hạn chế các loại rau dạng củ: Củ cải, củ xu hào, vì trong các loại rau này có nhiều kali. – Tránh không cho bệnh nhân ăn ngay sau khi uống thuốc vì sẽ làm giảm cảm giác ngon miệng. – Vệ sinh răng miệng trước khi ăn để tăng thêm cảm giác ngon miệng. – Tạo không khí thoải máu vui vẻ trong bữa ăn. – Tăng cường các vitamin nhất là vitamin nhóm B. – Cân hàng ngày để đánh giá tình trạng dinh dưỡng. * Tăng cường sự hiểu biết của bệnh nhân về bệnh và chế độ điều trị: – Cung cấp những thông tin tối thiểu bằng lời nói đơn giản dễ hiểu cho bệnh nhân về vai trò của thận đối với cơ thể. – Thế nào là suy thận? Nguyên nhân gây suy thận? Tại sao phải điều trị thay thế cho chức năng thận ( Thẩm phân máu, ghép thận.) – Khi bệnh nhân cần thiết thẩm phân, ghép thận thì phải giảng giải cho bệnh nhân hiểu. * Cải thiện trạng thái tâm lý cho bệnh nhân: – Chúng ta phải thông cảm để chia sẻ nỗi bất hạnh với bệnh nhân. – Động viên khuyến khích họ tham gia chế độ điều trị lâu dài và nuôi dưỡng hy vọng cho bệnh nhân chấp nhận một cuộc sống tuy bị phụ thuộc nhưng chưa phải là hết mọi hy vọng. 6.5. Đánh giá:Tình trạng bệnh khá lên khi: Hết phù, đái nhiều lần. Yên tâm tin tưởng các phương pháp điều trị. Xem thêm: |
Bấm vào ảnh để tải App Bluecare




Be the first to comment