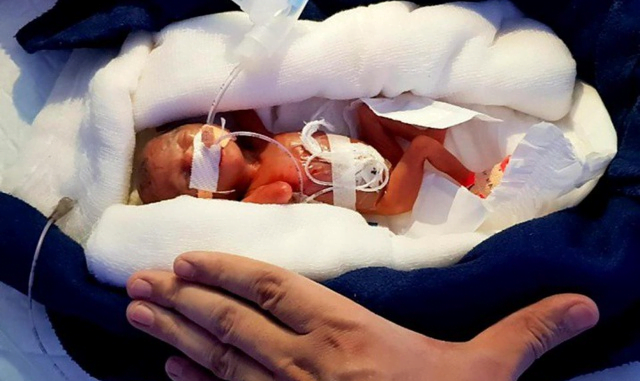
Một trong số các vấn đề chính, rất đáng lo ngại ở trẻ sinh non là sự phát triển về phổi. Phổi của trẻ thường được coi là sẽ trưởng thành ở tuần thứ 36. nếu cần thiết, một số bà mẹ sẽ cần phải được tiêm steroid trước khi sinh để thúc đẩy sự phát triển phổi ở trẻ nhỏ. Phổi chưa trưởng thành có thể sẽ gây nguy hiểm cho trẻ. Một số biến chứng phổ biến về phổi ở trẻ sinh non sẽ được liệt kê dưới đây.
𝗕𝗟𝗨𝗘𝗖𝗔𝗥𝗘 – Ứng dụng đặt lịch, TẮM BÉ, THÔNG TẮC TIA SỮA, CHĂM SÓC MẸ SAU SINH, BẢO MẪU, CHẠY KHÍ DUNG, VỖ RUNG LONG ĐỜM, CHIẾU ĐÈN VÀNG DA tại nhà và đặt lịch TIÊM CHỦNG VẮC XIN Link cài đặt ứng dụng: https://bluecare.vn/app Hotline 0985768181.
Contents
Viêm phổi
Viêm phổi là tình trạng nhiễm trùng ở phổi. Viêm phổi thường có nguyên nhân là do vi khuẩn hoặc virus. Một số trẻ sẽ bị viêm phổi trong khi vẫn còn đang ở trong bụng mẹ và cần phải được điều trị ngay khi sinh ra.
Trẻ có thể sẽ bị viêm phổi vài tuần sau khi sinh ra. Tình trạng này là do trẻ đã phải sử dụng máy thở để điều trị các vấn đề về phổi như hội chứng suy hô hấp hoặc loạn sản phế quản phổi. Trẻ bị viêm phổi thường cần điều trị bằng việc tăng lượng khí oxy hoặc thậm chí là dùng máy thở, ngoài việc sử dụng kháng sinh.
Hội chứng suy hô hấp
Vấn đề về phổi phổ biến nhất ở trẻ sinh non là hội chứng suy hô hấp (respiratory distress syndrome – RDS). Tình trạng này trước đây được biết đến với tên gọi là bệnh màng trong (hyaline membrane disease – HMD).
Trẻ bị hội chứng suy hô hấp khi phổi không sản xuất đủ lượng sunfactant. Đây là một chất có tác dụng giữ các túi khí trong phổi mở. Hậu quả là, trẻ sinh non thường sẽ gặp khó trong trong khi hít vào hết sức (làm căng phổi) để lấy khí oxy và thải ra khí CO2. Trên phim chụp X quang, phổi của trẻ mắc hội chứng suy hô hấp sẽ trông giống như một miếng kính mờ.
Hội chứng suy hô hấp rất phổ biến ở trẻ sinh non, bởi vì phổi thường sẽ bắt đầu sản xuất sunfactant ở tuần thứ 30 của thai kỳ. Các yếu tố khác có thể làm tăng nguy cơ suy hô hấp ở trẻ sinh non bao gồm:
- Là người da trắng (châu Âu)
- Giới tính nam
- Có tiền sử gia đình
- Tình trạng tiểu đường của mẹ
Hội chứng suy hô hấp sẽ ít nghiêm trọng hơn ở những trẻ mà mẹ được nhận điều trị steroid trước khi sinh.
Một điều may mắn là, surfactant giờ đây có thể được tạo ra một cách nhân tạo và được tiêm cho em bé nếu bác sỹ nghi ngờ em bé không tự sản xuất surfactant được. Đa số những em bé này thường cần thêm rất nhiều oxy và cần được sự hỗ trợ từ máy thở.
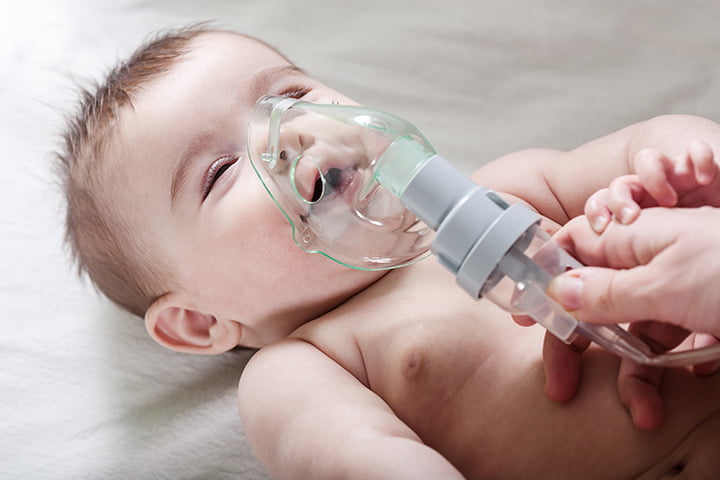
Biến chứng của hội chứng suy hô hấp
Tràn khí màng phổi
Trẻ bị hội chứng suy hô hấp đôi khi sẽ phát triển biến chứng tràn khí màng phổi. Tràn khí màng phổi đôi khi cũng có thể phát triển mà không đi kèm với hội chứng suy hô hấp.
Tràn khí màng phổi phát triển khi các túi khí trong phổi bị vỡ ra. Không khí từ trong phổi sẽ thoát ra ngoài, vào khoảng không gian giữa phổi và thành ngực. Nếu một lượng lớn không khí tích tụ lại, phổi sẽ không thể phồng ra khi trẻ hít vào được nữa.
Tràn khí màng phổi có thể được hút ra bằng cách đưa một ống tiêm nhỏ qua ngực. Nếu sau khi hút, tình trạng khí lại tiếp tục tích tụ thì sẽ cần phải đặt ống dẫn khí ở giữa các xương sườn.
Ống dẫn khí sẽ được nối với một thiết bị hút và sẽ thường xuyên rút khí ra khỏi phổi nếu có khí tích tụ lại, cho đến khi các lỗ hổng của phổi lành lại.
Loạn sản phế quản phổi
Một biến chứng khác thường gặp của hội chứng suy hô hấp là loạn sản phế quản phổi (BPD). Đây cũng là một tình trạng bệnh phổi mạn tĩnh gây ra do tổn thương ở phổi. Loạn sản phế quản phổi xảy ra với khoảng 25-30% số trẻ sinh trước 28 tuần và cân nặng sơ sinh dưới 1kg. Đây là tình trạng phổ biến gặp ở hầu như tất cả trẻ sinh trong khoảng từ tuần thứ 24 đến 26.
Nguyên nhân tiềm ẩn của loạn sản phế quản phổi đến nay vẫn chưa được hiểu rõ. Nhưng tình trạng này thường xảy ra ở trẻ phải dùng máy thở hoặc phải thở oxy. Vì lý do đó, các bác sỹ thường cho rằng, việc điều trị này mặc dù cần thiết, nhưng có thể làm tổn thương các mô phổi chưa trưởng thành của trẻ.
Nhưng, không may là, tình trạng loạn sản phế quản phổi khiến trẻ cần được điều trị oxy và dùng máy thở. Khi trẻ được 3-4 tuần tuổi, bác sỹ sẽ dùng thuốc lợi tiểu và thuốc hít để làm giảm nhu cầu oxy và giảm việc sử dụng máy thở của trẻ.
Trước kia, bác sỹ thường xuyên sử dụng steroid để điều trị loạn sản phế quản phổi. Nhưng vì việc sử dụng steroid liên quan đến các vấn đề về phát triển sau này (như bại não) nên hiện nay, các bác sỹ chỉ sử dụng steroid trong các trường hợp nghiêm trọng.
Mặc dù loạn sản phế quản phổi sẽ cải thiện khi em bé lớn lên, nhưng những trẻ bị loạn sản phế quản phổi thường sẽ phải tiếp tục trị liệu bằng thuốc lợi tiểu và/hoặc khí oxy ở nhà trong vòng vài tháng.
Ngưng thở do đẻ non
Một vấn đề khác về hô hấp ở trẻ đẻ non được gọi là ngưng thở do đẻ non. Tình trạng này xảy ra khi trẻ ngừng thở, làm nhịp tim và lượng oxy trong máu tụt xuống.
Ngưng thở xảy ra với gần như 100% số trẻ sinh ra trước 28 tuần. Tình trạng này sẽ ít gặp hơn ở những trẻ sinh non nhưng già tháng hơn, đặc biệt là những trẻ sinh sau 34 tuần.
Ngưng thở thường sẽ không xảy ra ngay sau khi sinh mà thường xảy ra khi trẻ được 1-2 ngày tuổi. Tình trạng này sẽ dễ nhận thấy nhất khi trẻ không dùng máy thở nữa.

Có 2 nguyên nhân chính của tình trạng ngưng thở do sinh non ở trẻ sơ sinh:
- Do trẻ “quên” không thở, thường là do hệ thần kinh chưa trưởng thành, gọi là ngưng thở trung tâm
- Do trẻ cố thở nhưng khí quản bị tắc nghẽn khiến không khi không thể vào và ra khỏi phổi được, gọi là ngưng thở tắc nghẽn
Trẻ sinh non thường sẽ mắc phải hỗn hợp cả 2 tình trạng trên.
Biến chứng của tình trạng ngưng thở do sinh non
Trẻ có nguy cơ ngưng thở cần được kết nối với máy kiểm soát nhịp tim, nhịp thở và lượng oxy trong máu để theo dõi. Nếu bất kỳ chỉ số nào trong số các chỉ số trên tụt xuống dưới mức bình thường, sẽ là dấu hiệu cảnh báo cho nhân viên y tế chăm sóc trẻ. Nhân viên y tế khi đó sẽ phải kích thích trẻ thở trở lại, bằng cách xoa ngực hoặc lưng của trẻ. Đôi khi, trẻ sẽ cần sự hỗ trợ của mặt nạ và túi khí mới có thể thở trở lại được.
Điều trị chứng ngưng thở do sinh non
Ngưng thở trung tâm có thể điều trị bằng thuốc aminophylline hoặc bằng caffeine. Cả 2 loại thuốc này đều có thể kích thích sự trưởng thành của hệ hô hấp và làm giảm tần suất ngưng thở.
Nếu thuốc không có tác dụng hoặc nếu tình trạng ngưng thở của trẻ nghiêm trọng hơn, trẻ sẽ cần phải sử dụng máy thở cho đến khi hệ thần kinh trưởng thành. Trẻ bị ngưng thở tắc nghẽn đơn thuần cần được kết nối với máy thở thông qua một ống nội khí quản để giữ cho khí quản luôn mở.
Triển vọng
Ngưng thở do sinh non thường sẽ biến mất khi trẻ đủ 40 – 44 tuần. Số tuần này là tổng của số tuần thai trong bụng mẹ và số tuần tính từ khi em bé sinh ra. Đôi khi, tình trạng này sẽ biến mất sớm hơn, trong khoảng tuần thứ 34-35.
Nhưng trong một số trường hợp, chứng ngưng thở sẽ vẫn tồn tại và trẻ cần được trị liệu lâu dài. Cha mẹ có thể sẽ phải cho trẻ dùng aminophylline hoặc caffeine và dùng máy hỗ trợ thở tại nhà. Trong những trường hợp này, cha mẹ sẽ được hướng dẫn sử dụng máy thở và dùng kỹ thuật CPR để kích thích trẻ thở. Chỉ khi tình trạng của trẻ ổn định và có rất ít cơn ngưng thở trong vòng 24 giờ thì trẻ mới đủ điều kiện được cho về nhà và sử dụng máy thở tại nhà. Nếu không, trẻ sẽ vẫn phải ở trong viện để được theo dõi.
Theo Healthline
Xem thêm:
Những dấu hiệu bất thường ở trẻ sơ sinh mẹ phải biết
Tống đờm ra ngoài cho trẻ bị viêm đường hô hấp
Trẻ bị viêm mũi họng cấp – nguyên nhân triệu chứng và cách điều trị
ĐIỀU TRỊ CÁC BỆNH VỀ HÔ HẤP VÀ TAI MŨI HỌNG BẰNG KHÍ DUNG
Hỗ trợ điều trị giảm cơn ho cho trẻ hiệu quả bằng 2 biện pháp đơn giản
Bấm vào ảnh để tải App Bluecare




Be the first to comment